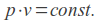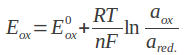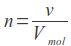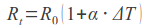Na czym polega mammografia 3D i w jaki sposób uzyskujemy obraz?
Prof. Staniszewska: Mammografia 3D różni się od mammografii 2D (inaczej dwuwymiarowej, planarnej), tym że powstaje kilkanaście, a nawet kilkadziesiąt obrazów seryjnie, przy ruchu lampy rentgenowskiej przechodzącej po łuku nad badanym obiektem. Lampa rentgenowska w mammografie 3D, w odróżnieniu od tego w dwuwymiarowej mammografii, przesuwa się łukiem w ograniczonym zakresie kątów i przy każdym kroku wykonuje zdjęcie. Te zdjęcia, w zapisie cyfrowym, są komponowane z odpowiednich powierzchni. Z odpowiednich płaszczyzn zbierana jest informacja, cyfrowo przetworzona przez oprogramowanie i tworzone są obrazy warstwowe. Obrazowanie warstwowe to inaczej tomografia. W wypadku mammografii 3D jest właśnie tomografia, ale syntetyzowana z kilku bądź kilkunastu projekcji odbywających się pod różnymi kątami. Dlatego też nazywa się tomosyntezą. W odróżnieniu od mammografii 2D, która może być analogowa, cyfrowa pośrednia lub cyfrowa bezpośrednia, w 3D otrzymujemy obraz cyfrowy bezpośredni.
Jakie korzyści wynikając z zastosowania tej techniki w porównaniu ze standardową?
Prof. Staniszewska: Przede wszystkim obraz jest dokładniejszy. Ideę obrazowania 2D stanowi fakt, że cała grubość obiektu jest rzutowana jednocześnie na płaszczyznę detektora, czyli obraz powstaje z całej grubości. W związku z tym, jeżeli jakiś detal słabo różnicuje się od otoczenia w tej objętości to oznacza, że nie będzie on widoczny na tle otaczających go tkanek. Natomiast w technice 3D przeglądamy warstwę po warstwie i w ten sposób uzyskujemy możliwość oglądania cieńszych warstw. Przypomina to krojenie obiektu na plastry. Mamy podgląd do konkretnego plastra, a nie warstwy grubości kilki centymetrów. W takiej sytuacji, zdecydowanie łatwiej zauważyć niepokojące zmiany. Jeśli chodzi o zmiany w piersiach, przede wszystkim chodzi tu o tzw. mikrokalcyfikacje, czyli drobne mikrozwapnienia, które mogą być naturalnym procesem metabolicznym w piersi, ale też sygnałem zmian nowotworowych. Z drugiej strony są to na tyle małe obiekty, że konieczna jest wysoka rozdzielczość, czyli duża rozdzielczość przestrzenna obrazowania. To daje tomosynteza. Nie zawsze możemy to zapewnić poprzez mammografię 2D. Kolejną korzyścią jest to, że dzięki wysokiej rozdzielczości możliwa jest redukcja dawki promieniowania. Szczególnie jest to ważne w przypadku tzw. gęstych piersi, które są dużym wyzwaniem dla mammografii, dlatego że w gęstym obiekcie trudno cokolwiek rozróżnić. Często naturalne niejednorodności tkanki mogą być interpretowane jako zmiany nowotworowe i odwrotnie- zmiany patologiczne mogą pozostać niezauważone. Tomosynteza w zasadzie rozwiązuje ten problem z tym, że mimo wszystko, jest to promieniowanie jonizujące. Podsumowując, w tomosyntezie mamy możliwość oglądania struktury nawet „gęstych piersi”, a po drugie przy niskich dawkach promieniowania.
Jakie są zatem dawki promieniowania?
Prof. Staniszewska: Po pierwsze musimy zdefiniować pojęcia „dawka ekspozycyjna” i „dawka gruczołowa”. Dawka ekspozycyjna, określa „ilość promieniowania” które pada na piersi, natomiast nie pozwala na oszacowanie skutku tej ekspozycji dla zdrowia. Zaszkodzić może to, co wnika do wnętrza piersi , a co określa tzw. dawka gruczołowa. Średnia dawka gruczołowa AGD (Average Grandular Dose) to wielkość, której nie mierzy się bezpośrednio. Jest obliczana na podstawie wartości dawki ekspozycyjnej z uwzględnieniem budowy i składu tkankowego piersi. Dla standardowej piersi, przez która się rozumie pierś , która po kompresji ma grubość nie większą niż 4,5 – 5 centymetra AGD nie powinna przewyższać 2.5 miligreja (mGy). Jeżeli chodzi o skriningowe badania mammograficzne wykonywane aparatami 2D wartości AGD spełniają powyższy warunek.
Ponadto bardzo dokładna diagnoza (którą umożliwia tomosynteza) pozwala uniknąć biopsji, czyli stresu dla pacjentki, bólu jak i samych kosztów z tym związanych. Ze względu na wysoką jakość obrazu jest możliwa mniejsza kompresja. W normalnej mammografii ucisk na pierś sięga rzędu 13 kilogramów, aby uzyskać równomierna warstwę do obrazowania. W przypadku tomosyntezy mamy możliwość zredukować ucisk, co wiąże się z mniejszym dyskomfortem dla pacjentki.
Czy są jakieś ograniczenia tej metody?
Prof. Staniszewska: Jeżeli chodzi o bezpieczeństwo radiacyjne nie ma ograniczeń innych niż w porównaniu ze standardową mammografią. Poza tym kobiety w ciąży, osoby młode powinny mieć wykonywany taki rodzaj badań tylko w wypadku absolutnych wskazań medycznych. Poza wysokimi kosztami finansowymi nie ma innych ograniczeń.
Jakie widzi Pani szanse na rozwój mammografii 3D w Polsce?
Prof. Staniszewska: W wielu krajach wycofano bądź zawieszano programy skriningowe, ze w względu na małe efekty takich działań. Nadrzędnym celem takiego programu jest wykrycie drobnych zmian. Jeżeli sprzęt nie jest dostatecznie dobrej jakości badania takie przestają mieć sens. Jako że zdrowe pacjentki narażane są na promieniowanie, a zmiany patologiczne nie są wykrywane. Wiele krajów poddając w wątpliwość korzyści w postaci oszczędności ekonomicznych leczenia niezbyt zaawansowanych stanów nowotworów - ograniczało wykonywanie tych programów. W Polsce jest to utrzymane i w tej chwili bardzo ściśle kontrolowane są mammografy. Mimo wszystko, jeżeli jest szansa że wyselekcjonuje się grupę osób, które choćby ze względów genetycznych, obarczone są wysokim ryzykiem nowotworu, to dla tych osób wykonanie takiego badania miałoby sens. Przede wszystkim ośrodki onkologiczne powinny być wyposażane w tego rodzaju aparaturę. Myślę, że prędzej czy później dojdziemy do rozpowszechnienia takiego sprzętu w naszym kraju, trudno powiedzieć na ile będzie to procedura ogólnie dostępna. Powinny powstawać wyspecjalizowane ośrodki diagnostyki chorób piersi i takie ośrodki powinny być wyposażane w najnowocześniejszą aparaturę diagnostyczną.
Dziękuję za rozmowę i poświęcony czas.
Prof. Staniszewska z problematyką ochrony radiologicznej jest związana zawodowo od wielu lat. Przez ponad 20 lat była pracownikiem naukowym w Zakładzie Ochrony Radiologicznej Instytutu Medycyny Pracy w Łodzi. Tam zajmowała się ocena narażenia populacji. Od 2011 roku pełni także funkcje Wojewódzkiego Konsultanta w zakresie Fizyki Medycznej dla województwa łódzkiego. Ponadto, jest członkiem Międzynarodowego Stowarzyszenia Ochrony Radiologicznej (IRPA), Polskiego Towarzystwa Fizyki Medycznej, Polskiego Lekarskiego Towarzystwa Radiologicznego) i Towarzystwa Medycyny Nuklearnej.